Kurzajki, znane również jako brodawki, to powszechnie występujące zmiany skórne, które mogą pojawić się w różnych miejscach na ciele. Ich główną przyczyną jest infekcja wirusowa wywołana przez wirus brodawczaka ludzkiego (HPV). Wirus ten jest bardzo rozpowszechniony i istnieje wiele jego typów, z których każdy może powodować inne rodzaje brodawek. Zrozumienie, od czego kurzajki się biorą, jest kluczowe do zapobiegania ich powstawaniu oraz do skutecznego leczenia.
Infekcja wirusem HPV następuje najczęściej przez bezpośredni kontakt ze skórą osoby zakażonej lub przez kontakt z zainfekowanymi przedmiotami. Skóra uszkodzona, na przykład przez drobne skaleczenia, zadrapania czy otarcia, jest bardziej podatna na wniknięcie wirusa. Dlatego też miejsca takie jak baseny, siłownie, szatnie czy ogólnodostępne prysznice są potencjalnymi ogniskami zakażeń. Wirus potrafi przetrwać na powierzchniach przez pewien czas, co zwiększa ryzyko transmisji.
Czasami osoba może być nosicielem wirusa HPV, nie wykazując przy tym żadnych objawów. Może wtedy nieświadomie zarażać innych. Co więcej, nawet po skutecznym wyleczeniu kurzajek, wirus HPV może pozostać w organizmie w stanie uśpienia i reaktywować się w późniejszym czasie, zwłaszcza gdy układ odpornościowy jest osłabiony. Z tego powodu nawracające kurzajki nie są niczym niezwykłym i wymagają często długotrwałego leczenia.
Różnorodność typów wirusa HPV sprawia, że kurzajki mogą przybierać różne formy i lokalizacje. Na przykład, brodawki na dłoniach i stopach mogą mieć inną budowę niż te pojawiające się na twarzy czy narządach płciowych. Zrozumienie tej złożoności jest ważne dla właściwej diagnozy i doboru odpowiedniej metody leczenia, ponieważ różne rodzaje brodawek mogą wymagać odmiennych strategii terapeutycznych. Niektóre typy wirusa są bardziej oporne na leczenie, co wymaga cierpliwości i konsekwencji.
Jak wirus brodawczaka ludzkiego powoduje powstawanie kurzajek
Wirus brodawczaka ludzkiego (HPV) jest głównym winowajcą odpowiedzialnym za powstawanie kurzajek. Po wniknięciu do organizmu, zazwyczaj przez drobne uszkodzenia naskórka, wirus namnaża się w komórkach nabłonka. Wirus ten ma specyficzną zdolność do infekowania keratynocytów, czyli komórek budujących naskórek. Po zakażeniu dochodzi do przyspieszonego podziału komórkowego w zainfekowanych obszarach, co prowadzi do widocznego zgrubienia i nierówności na powierzchni skóry – właśnie takiej, jaką znamy jako kurzajkę.
Okres inkubacji od momentu zakażenia do pojawienia się pierwszych objawów w postaci kurzajki może być bardzo zróżnicowany. Zazwyczaj trwa od kilku tygodni do nawet kilku miesięcy. Jest to spowodowane tym, że wirus potrzebuje czasu, aby namnożyć się w wystarczającej liczbie i wywołać widoczne zmiany. W tym czasie osoba zakażona może nie być świadoma obecności wirusa w swoim organizmie, co sprzyja jego dalszemu rozprzestrzenianiu.
Układ odpornościowy odgrywa kluczową rolę w walce z wirusem HPV. U osób z silnym systemem immunologicznym infekcja może przebiegać bezobjawowo, a wirus może zostać samoistnie zwalczony przez organizm. Niestety, u niektórych osób, zwłaszcza tych z obniżoną odpornością (na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych czy stresu), wirus może łatwiej namnażać się i prowadzić do rozwoju kurzajek. W takich przypadkach leczenie może być trudniejsze i dłuższe.
Szczególnie podatne na infekcję HPV są miejsca, gdzie skóra jest często narażona na wilgoć i mikrourazy. Baseny, sauny, siłownie czy wspólne łazienki stanowią idealne środowisko dla wirusa. Chodzenie boso w tych miejscach znacząco zwiększa ryzyko zakażenia. Również współdzielenie ręczników, obuwia czy innych przedmiotów osobistych może przyczynić się do przeniesienia wirusa.
Główne czynniki sprzyjające powstawaniu kurzajek
Uszkodzenia skóry stanowią „bramę” dla wirusa. Drobne skaleczenia, zadrapania, otarcia, a nawet suchość skóry mogą ułatwić wirusowi wniknięcie do głębszych warstw naskórka. Dlatego też osoby pracujące fizycznie, sportowcy, a także dzieci podczas zabawy są bardziej narażone na takie uszkodzenia i potencjalne zakażenie. Regularne nawilżanie skóry i dbanie o jej integralność może zmniejszyć to ryzyko.
Środowisko i higiena odgrywają ogromną rolę w transmisji wirusa HPV. Miejsca publiczne o podwyższonej wilgotności, takie jak baseny, sauny, siłownie, szatnie, a także wspólne prysznice, są idealnym środowiskiem do przetrwania i rozprzestrzeniania się wirusa. Wirus może znajdować się na mokrych podłogach, poręczach, a nawet na przedmiotach używanych przez wiele osób. Chodzenie w klapkach w takich miejscach jest podstawową zasadą profilaktyki.
Niektóre typy kurzajek są bardziej zaraźliwe niż inne, a sama ich lokalizacja może wpływać na sposób przenoszenia. Na przykład, kurzajki na stopach (brodawki podeszwowe) mogą być przenoszone przez kontakt z zakażoną powierzchnią, podczas gdy kurzajki na dłoniach mogą przenosić się przez bezpośredni kontakt ze skórą.
Oto lista czynników, które mogą sprzyjać powstawaniu kurzajek:
- Osłabienie odporności organizmu.
- Mikrouszkodzenia naskórka, takie jak skaleczenia, otarcia, pęknięcia.
- Częsty kontakt z wilgocią i wysoką temperaturą, np. na basenach i w saunach.
- Korzystanie z miejsc publicznych bez odpowiedniej ochrony (np. chodzenie boso).
- Używanie wspólnych przedmiotów higieny osobistej.
- Długotrwały stres, który może osłabiać układ odpornościowy.
- Niewłaściwa higiena stóp, prowadząca do maceracji skóry.
- Płeć i wiek – niektóre badania sugerują, że dzieci i młodzież mogą być bardziej podatne.
Różne rodzaje kurzajek i miejsca ich występowania
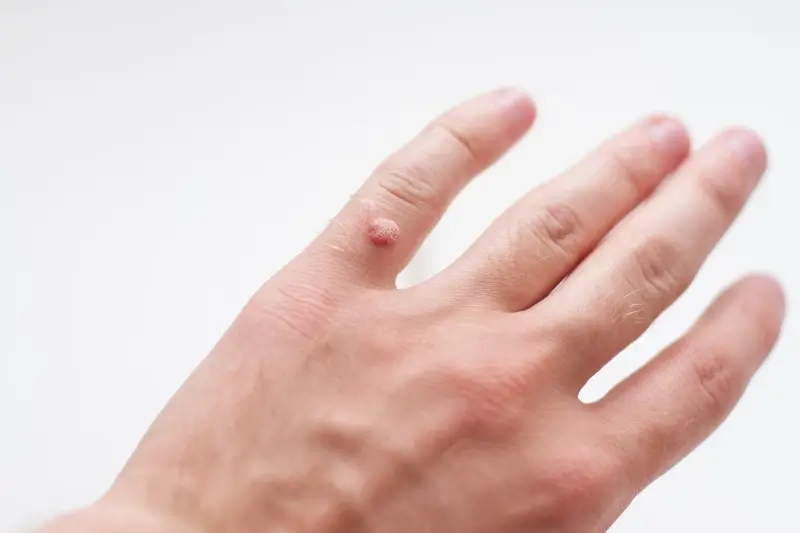
Kurzajki, choć wszystkie wywoływane są przez wirusa HPV, mogą przybierać różne formy i lokalizacje na ciele, w zależności od typu wirusa, który je spowodował. Zrozumienie tych różnic jest ważne, ponieważ wpływa to na sposób leczenia i rokowania. Najczęściej spotykaną formą są brodawki zwykłe, które pojawiają się zazwyczaj na palcach, dłoniach i łokciach. Mają one nieregularną, szorstką powierzchnię i często są podobne w kolorze do otaczającej skóry, choć mogą być lekko ciemniejsze.
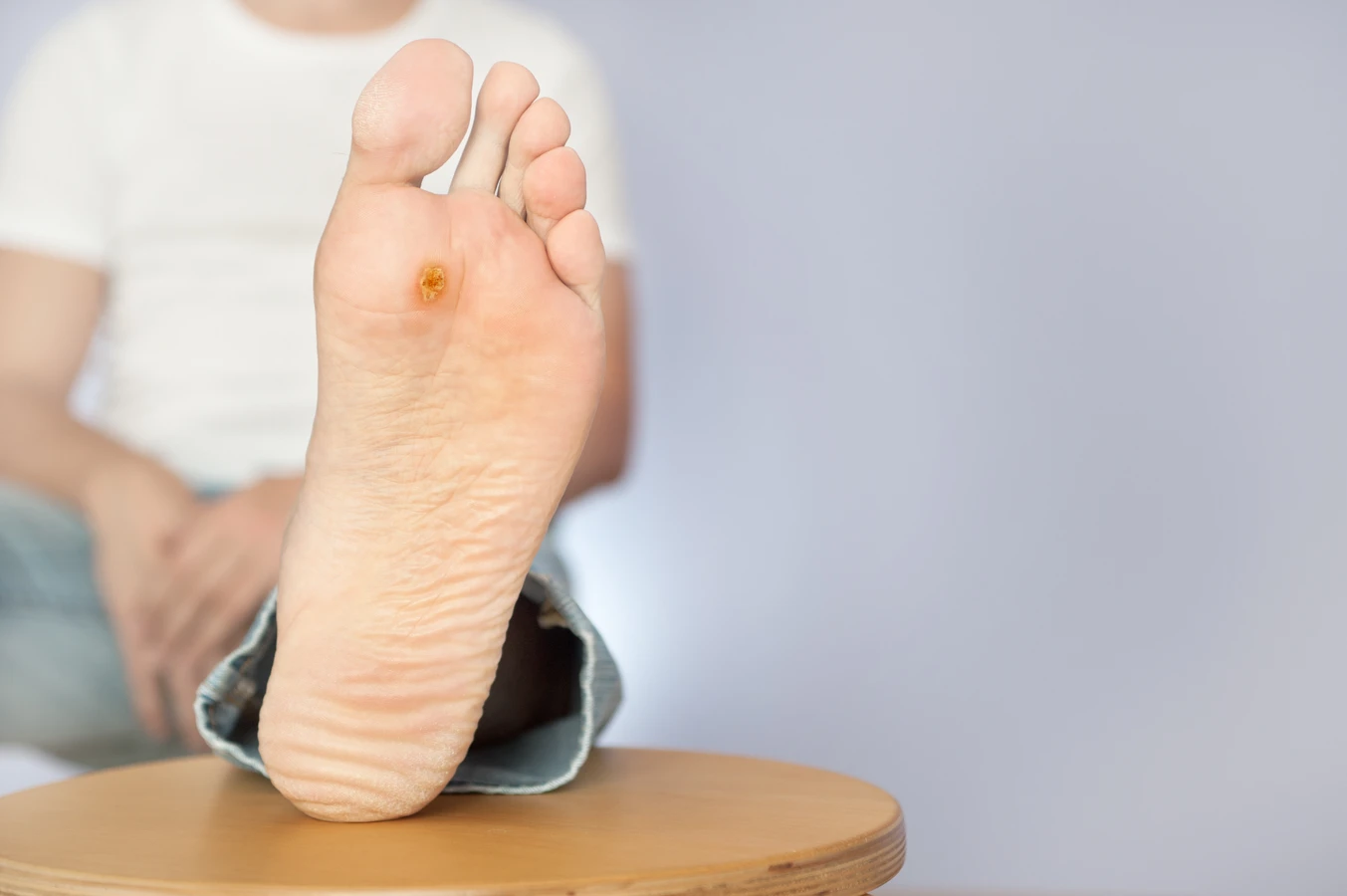
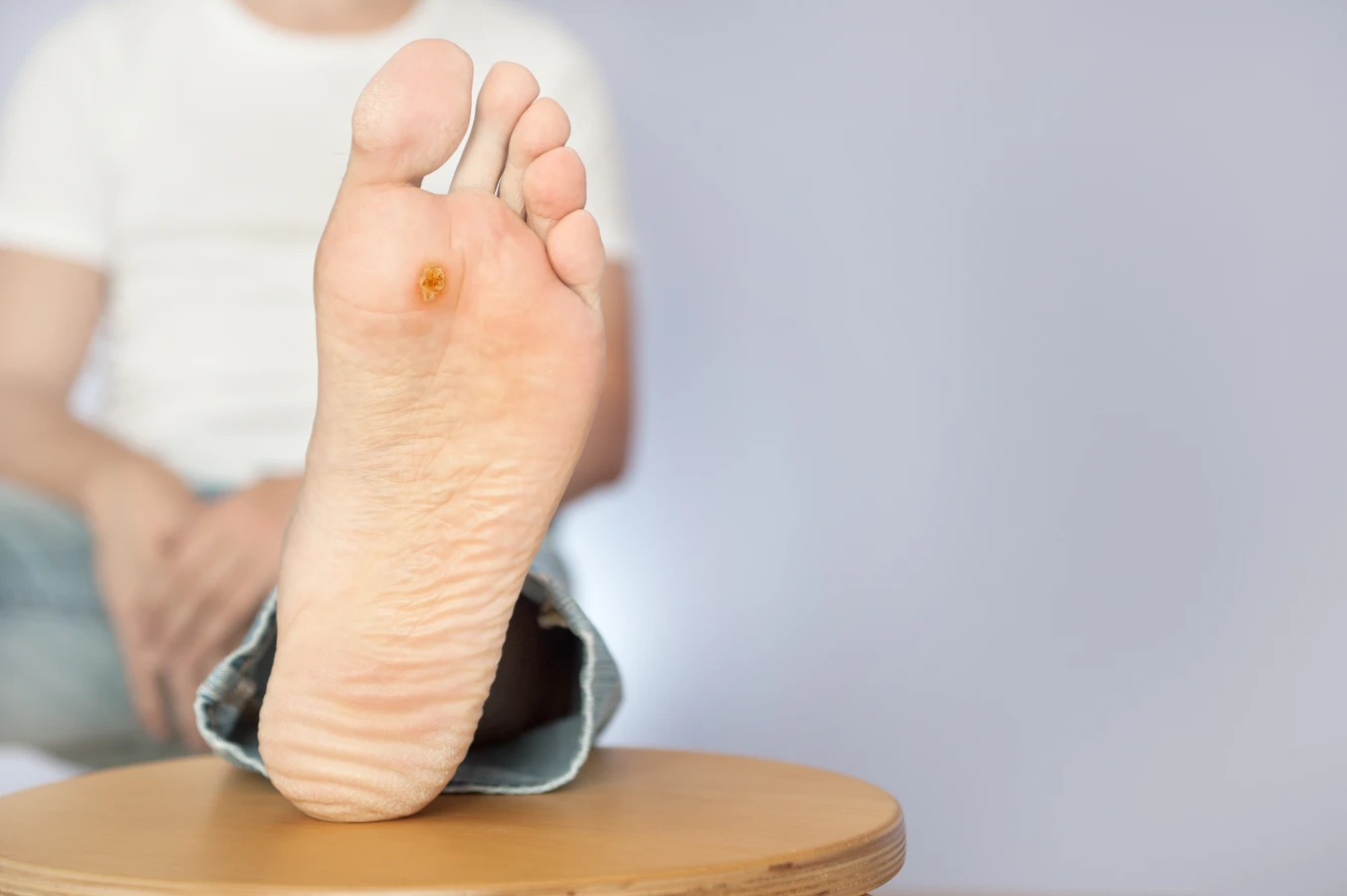
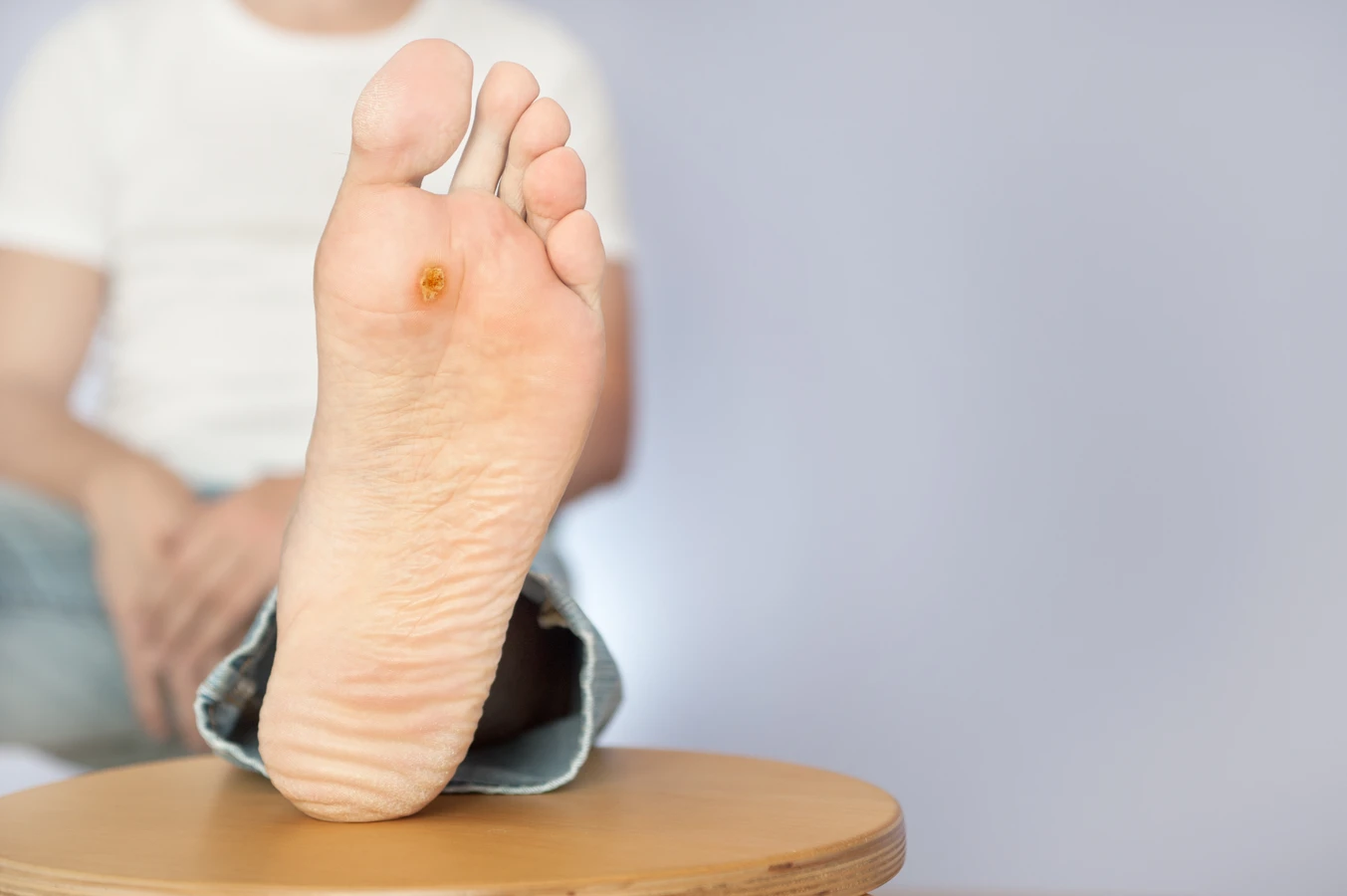
Brodawki podeszwowe to specyficzny rodzaj kurzajek, które rozwijają się na podeszwach stóp. Ze względu na nacisk podczas chodzenia, często rosną do wewnątrz, co może powodować ból. Mogą mieć na powierzchni drobne czarne punkciki, które są zatrzymanymi naczyniami krwionośnymi. Ich lokalizacja sprawia, że mogą być trudniejsze do usunięcia i często wymagają specjalistycznego podejścia.
Brodawki płaskie to mniej typowe zmiany, które zazwyczaj pojawiają się na twarzy, szyi, dłoniach i kolanach. Mają one gładką, płaską powierzchnię i mogą być lekko uniesione nad skórę. Często występują w skupiskach, co może być szczególnie uciążliwe, zwłaszcza gdy pojawiają się na twarzy. Ich usunięcie bywa trudniejsze ze względu na ich płaską strukturę i lokalizację.
Kurzajki na narządach płciowych, znane jako kłykciny kończyste, są wywoływane przez inne typy wirusa HPV i wymagają odrębnego leczenia, często pod nadzorem lekarza specjalisty. Są one przenoszone drogą płciową i mogą mieć postać małych grudek lub kalafiorowatych narośli. Ważne jest, aby pamiętać, że niektóre typy wirusa HPV przenoszone drogą płciową mogą zwiększać ryzyko rozwoju nowotworów.
Oto przegląd najczęstszych typów kurzajek i ich charakterystyki:
- Brodawki zwykłe (verruca vulgaris): Najczęściej występujące, szorstkie, na palcach, dłoniach, łokciach.
- Brodawki podeszwowe (verruca plantaris): Na podeszwach stóp, często bolesne, mogą mieć czarne punkciki.
- Brodawki płaskie (verruca plana): Gładkie, lekko uniesione, na twarzy, szyi, dłoniach, kolanach.
- Brodawki nitkowate (verruca filiformis): Długie, cienkie narośla, najczęściej na twarzy, szyi, powiekach.
- Kłykciny kończyste (condyloma acuminata): Na narządach płciowych i w okolicy odbytu, przenoszone drogą płciową.
Skuteczne metody leczenia kurzajek w domu i u specjalisty
Leczenie kurzajek może być procesem długotrwałym i wymagać cierpliwości, ponieważ wirus HPV, choć często usuwalny, bywa uporczywy. Na szczęście istnieje wiele metod, które można zastosować, zarówno domowych, jak i tych dostępnych u lekarza specjalisty. Wybór metody zależy od rodzaju kurzajki, jej lokalizacji, wielkości oraz indywidualnej wrażliwości pacjenta. Ważne jest, aby pamiętać, że samoleczenie powinno być stosowane z rozwagą, a w przypadku wątpliwości lub braku efektów, należy skonsultować się z lekarzem.
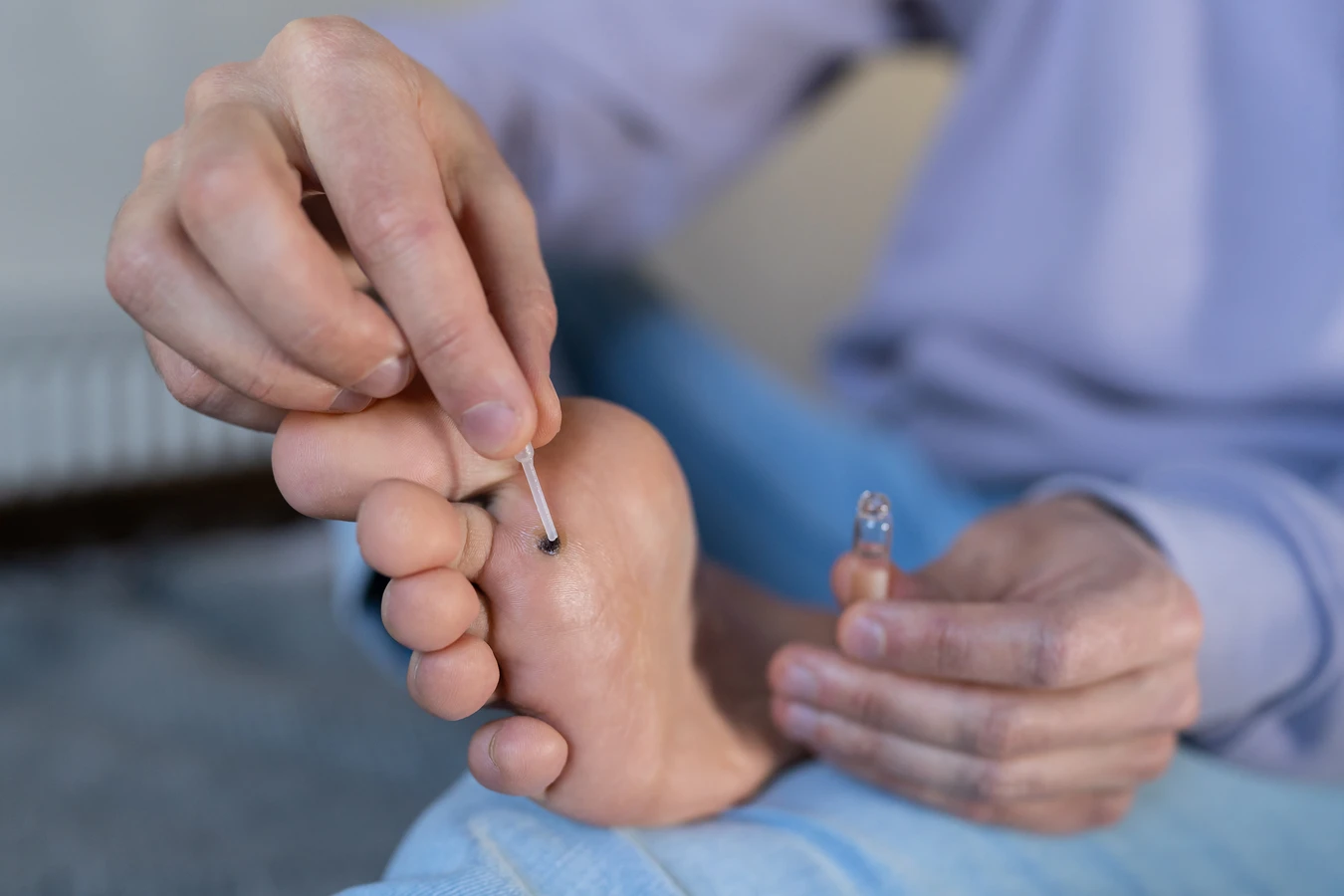
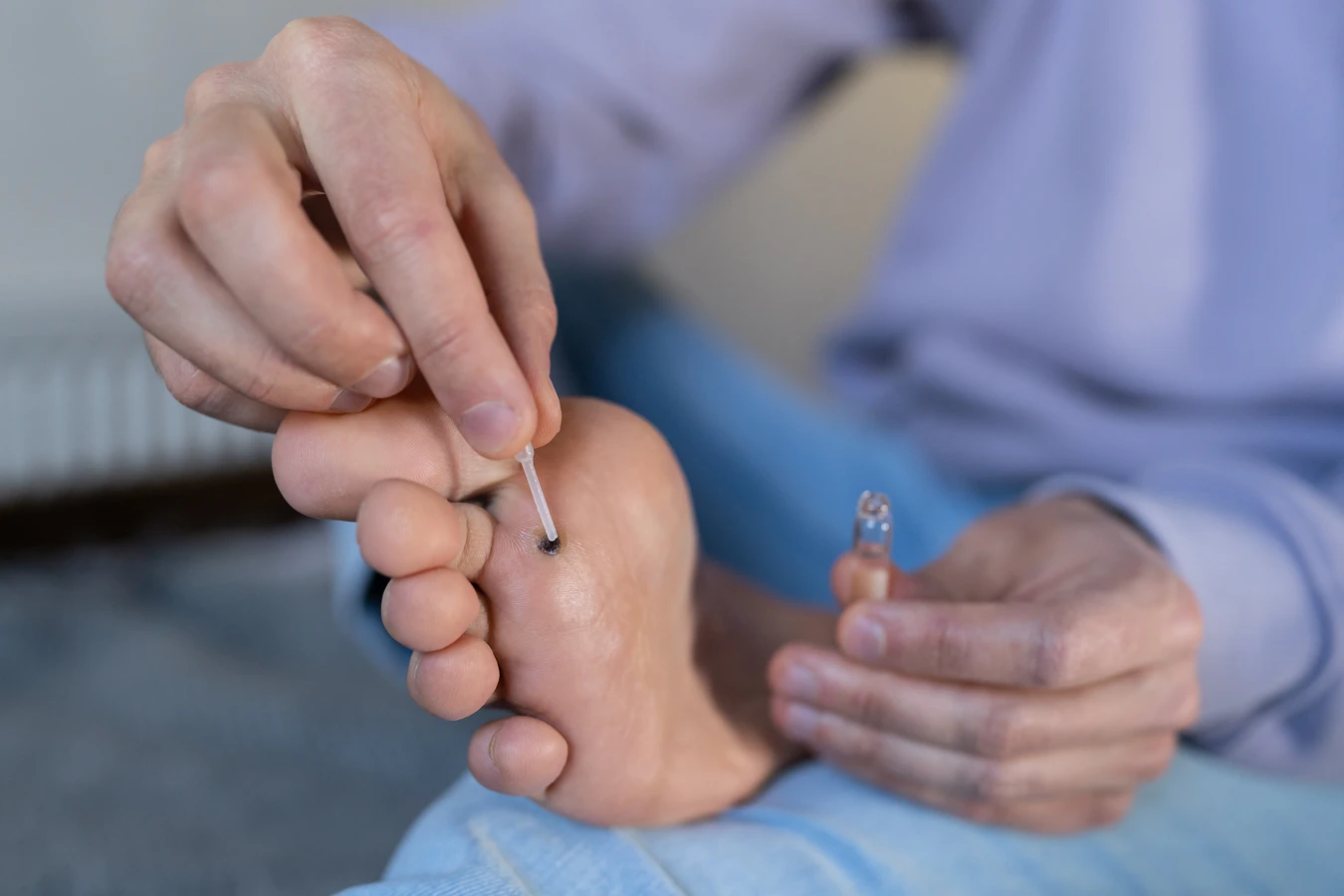
Domowe sposoby leczenia kurzajek opierają się często na preparatach dostępnych bez recepty, które można nabyć w aptece. Należą do nich preparaty zawierające kwas salicylowy lub kwas mlekowy. Działają one poprzez stopniowe złuszczanie naskórka i niszczenie zainfekowanych komórek. Preparaty te występują w formie płynów, żeli, plastrów czy maści. Aplikacja wymaga precyzji, aby nie podrażnić zdrowej skóry wokół kurzajki. Regularne stosowanie przez kilka tygodni jest kluczowe dla osiągnięcia pożądanych rezultatów.
Inną popularną metodą domową jest krioterapia, czyli zamrażanie kurzajki. Dostępne są zestawy do samodzielnego stosowania w domu, które zawierają aplikator z zimnym gazem (zwykle mieszaniną dimetyloeteru i propanu). Niska temperatura powoduje zniszczenie zainfekowanych tkanek. Zabieg może być bolesny i często wymaga powtórzenia, aby całkowicie usunąć kurzajkę. Należy stosować go zgodnie z instrukcją producenta, aby uniknąć poparzeń.
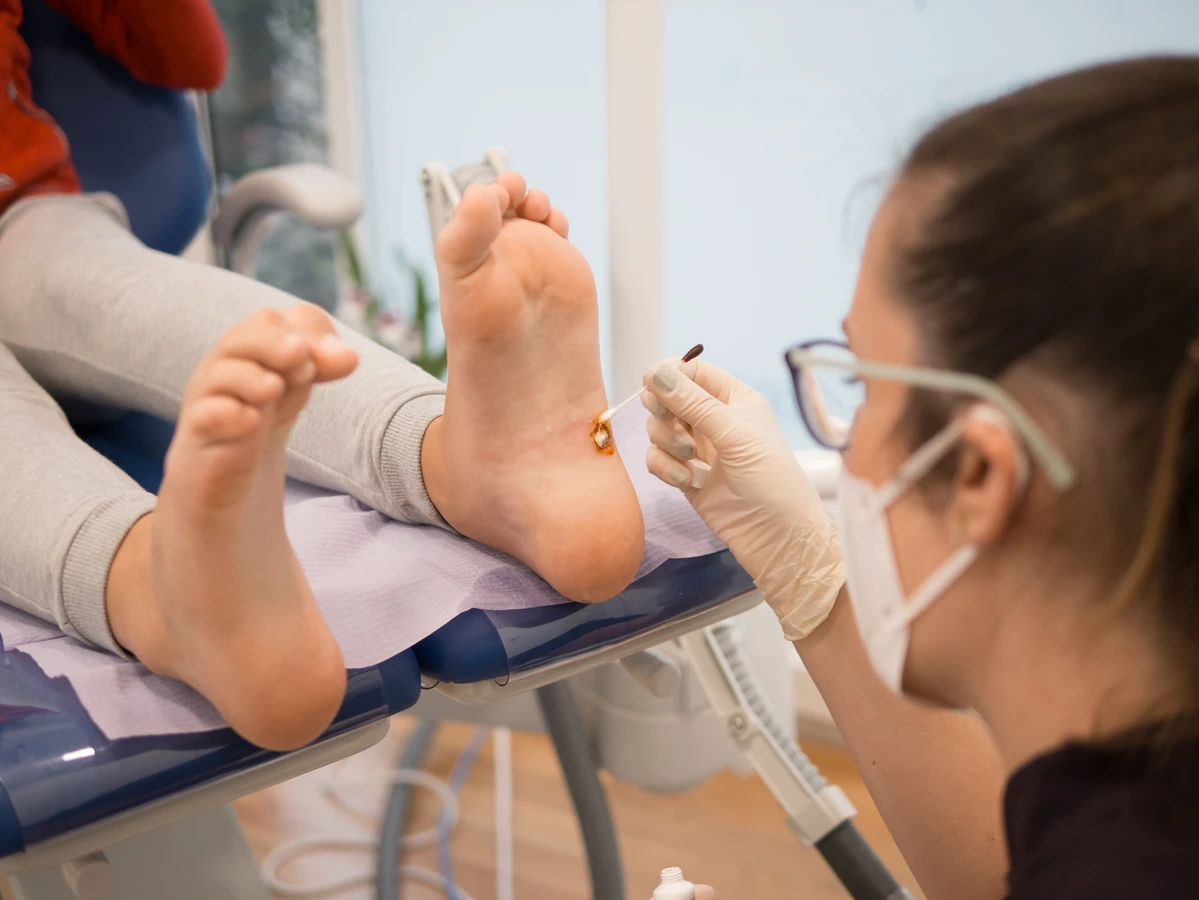
W przypadku braku skuteczności metod domowych lub przy bardziej opornych zmianach, konieczna może być wizyta u lekarza dermatologa. Lekarz dysponuje szerszym wachlarzem metod terapeutycznych. Jedną z nich jest profesjonalna krioterapia ciekłym azotem, która jest znacznie skuteczniejsza niż domowe zamrażanie. Zabieg ten powoduje szybkie zamrożenie i zniszczenie tkanki kurzajki.
Inne metody stosowane przez lekarzy to:
- Łuszczenie chemiczne: Stosowanie silniejszych preparatów chemicznych, takich jak trójchlorooctowy (TCA) lub inne kwasy, które są aplikowane bezpośrednio na kurzajkę.
- Elektrokoagulacja: Polega na wypalaniu kurzajki za pomocą prądu elektrycznego. Zabieg ten jest skuteczny, ale może pozostawić blizny.
- Laseroterapia: Wykorzystanie lasera do precyzyjnego usuwania tkanki kurzajki. Jest to metoda często stosowana przy trudnych do leczenia zmianach.
- Chirurgiczne wycięcie: W niektórych przypadkach kurzajkę można wyciąć chirurgicznie, zwłaszcza gdy inne metody zawiodły.
- Immunoterapia: Stymulowanie układu odpornościowego pacjenta do walki z wirusem HPV, np. poprzez podanie specjalnych substancji lub preparatów.
Niezależnie od wybranej metody, kluczowe jest przestrzeganie zaleceń lekarza i dbanie o higienę, aby zapobiec rozprzestrzenianiu się infekcji i nawrotom choroby.
Profilaktyka i zapobieganie nawrotom kurzajek
Zapobieganie powstawaniu kurzajek jest równie ważne, co ich leczenie. Wirus HPV jest powszechny, dlatego kluczowe jest podejmowanie działań minimalizujących ryzyko zakażenia. Podstawową zasadą jest dbanie o higienę, zwłaszcza w miejscach publicznych, gdzie ryzyko kontaktu z wirusem jest podwyższone. Chodzenie w klapkach lub specjalnym obuwiu ochronnym w basenach, saunach, siłowniach, szatniach i hotelowych łazienkach jest absolutnie kluczowe. Należy unikać chodzenia boso w tych miejscach.
Ważne jest również, aby nie dotykać swoich kurzajek, a po ich dotknięciu lub po kontakcie z innymi osobami z kurzajkami, dokładnie umyć ręce. Należy unikać wspólnego korzystania z ręczników, obuwia i innych przedmiotów osobistych, które mogą mieć kontakt ze skórą. W przypadku skaleczeń czy otarć, należy je natychmiast dezynfekować i zabezpieczać opatrunkiem, aby utrudnić wirusowi wniknięcie do organizmu.
Wzmocnienie układu odpornościowego jest kolejnym ważnym elementem profilaktyki. Zdrowa dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie stresu to czynniki, które wspierają naturalne mechanizmy obronne organizmu. Silny układ odpornościowy jest w stanie skuteczniej zwalczać wirusa HPV, co może zapobiec rozwojowi kurzajek lub skrócić czas ich utrzymywania się.
Po skutecznym wyleczeniu kurzajek, należy być czujnym, ponieważ wirus HPV może pozostać w organizmie w stanie uśpienia i reaktywować się w przyszłości. Dlatego też, nawet po pozbyciu się zmian, warto kontynuować profilaktyczne działania. Obserwacja skóry i szybka reakcja w przypadku pojawienia się nowych podejrzanych zmian jest ważna. Wczesne wykrycie i leczenie może zapobiec rozprzestrzenianiu się wirusa i utrudnić rozwój nowych brodawek.
Oto kluczowe zasady profilaktyki kurzajek:
- Zachowanie odpowiedniej higieny osobistej, zwłaszcza w miejscach publicznych.
- Unikanie chodzenia boso w wilgotnych, publicznych miejscach.
- Niedotykanie własnych kurzajek i częste mycie rąk.
- Nieudostępnianie osobistych przedmiotów higieny i obuwia.
- Szybka dezynfekcja i opatrywanie wszelkich skaleczeń i otarć skóry.
- Wzmacnianie układu odpornościowego poprzez zdrowy styl życia.
- Regularna obserwacja skóry i szybka konsultacja z lekarzem w razie pojawienia się nowych zmian.
- Rozważenie szczepienia przeciwko HPV, które chroni przed niektórymi typami wirusa odpowiedzialnymi za kurzajki i nowotwory.