Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez wirusy brodawczaka ludzkiego (HPV). Choć mogą pojawić się w każdym wieku, często dotykają dzieci i młodzież. Zrozumienie, skąd biorą się kurzajki, jest kluczowe do ich skutecznego zapobiegania i leczenia. Te nieestetyczne narośla mogą przybierać różne formy i lokalizować się na różnych częściach ciała, od dłoni i stóp, po twarz i okolice intymne. Ich pojawienie się często wiąże się z obniżoną odpornością organizmu lub drobnymi uszkodzeniami skóry, które ułatwiają wirusowi wniknięcie. Wirus HPV jest bardzo powszechny i istnieje wiele jego typów, z których niektóre są odpowiedzialne za powstawanie kurzajek, a inne mogą prowadzić do poważniejszych schorzeń, takich jak raka szyjki macicy.
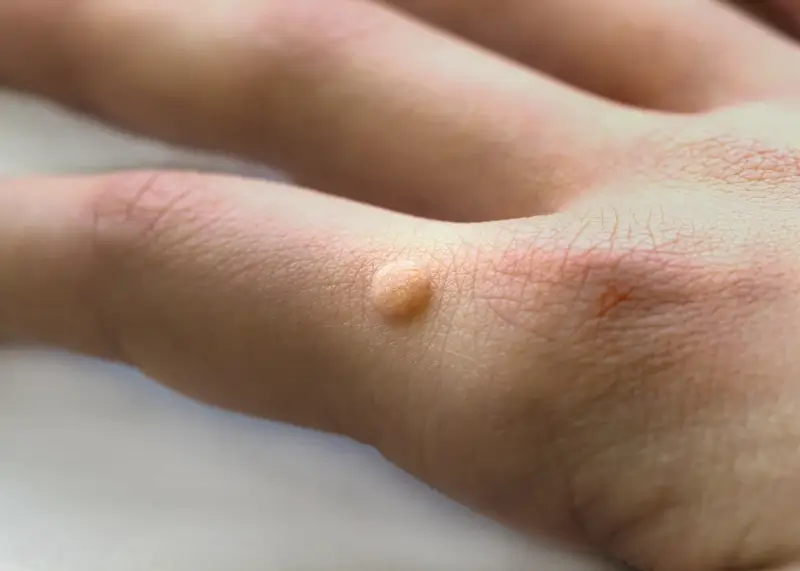
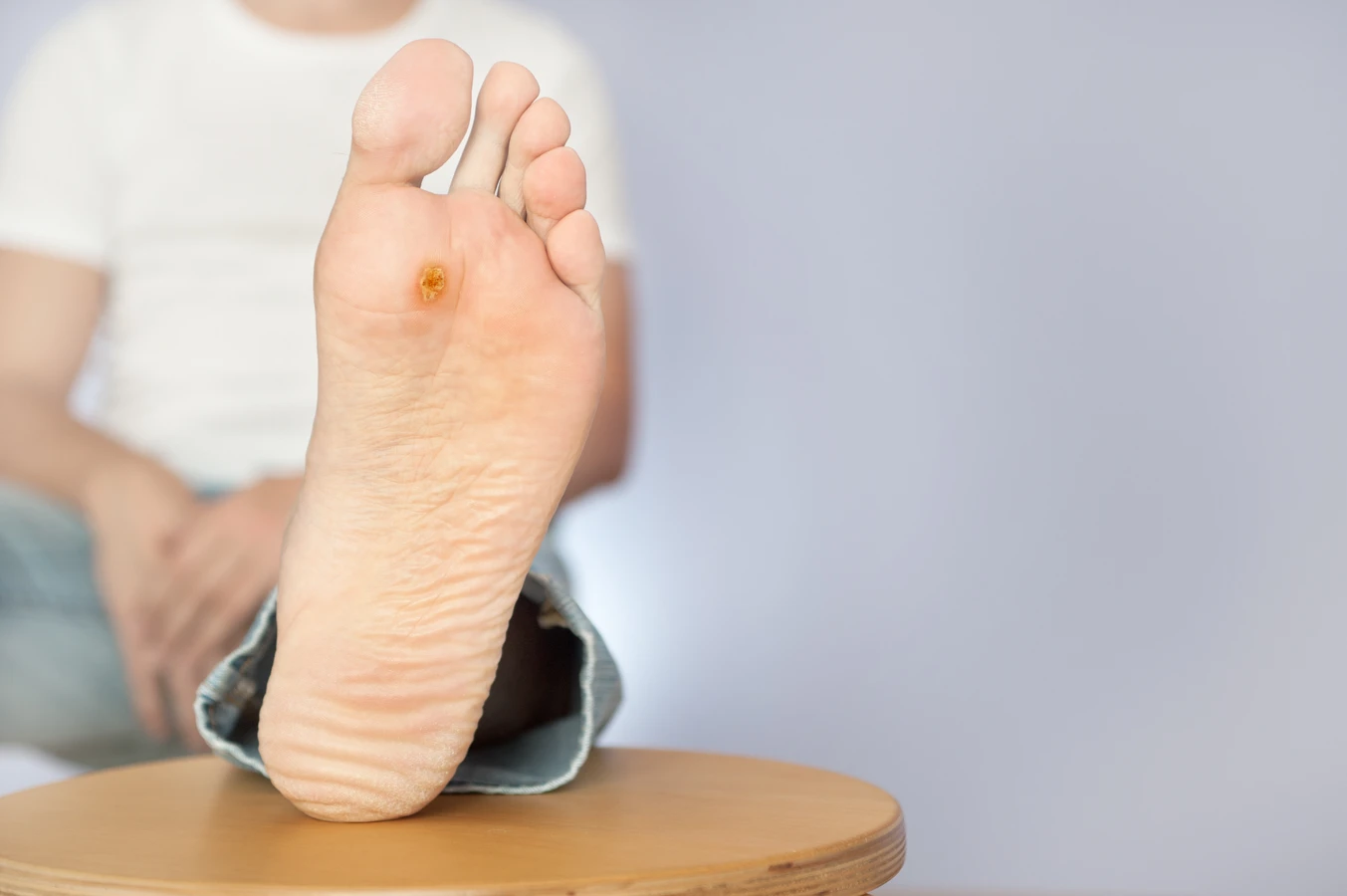
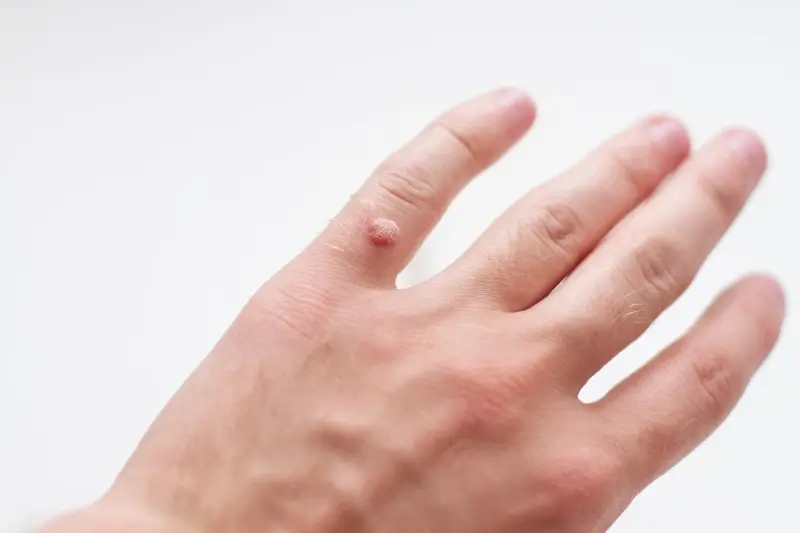
Rozpoznanie kurzajki zwykle nie jest trudne. Charakteryzują się one szorstką, nierówną powierzchnią, często przypominającą kalafior. Mogą być pojedyncze lub występować w grupach. Kolor kurzajki zazwyczaj jest zbliżony do koloru otaczającej skóry, choć czasem mogą być lekko ciemniejsze. Na dłoniach i stopach, ze względu na nacisk i tarcie, kurzajki mogą być płaskie i wrastać do wewnątrz, co czasami prowadzi do bólu podczas chodzenia lub dotykania. W miejscach, gdzie skóra jest cieńsza, jak na twarzy, kurzajki mogą być mniejsze i bardziej delikatne. Ważne jest, aby odróżnić kurzajki od innych zmian skórnych, takich jak znamiona czy brodawki łojotokowe, które nie są wywoływane przez wirusy. W przypadku wątpliwości co do charakteru zmiany skórnej, zawsze warto skonsultować się z lekarzem dermatologiem.
Infekcja wirusem HPV, który jest przyczyną kurzajek, może nastąpić poprzez bezpośredni kontakt z zakażoną osobą lub przedmiotem. Wirus namnaża się w komórkach naskórka, prowadząc do jego nieprawidłowego wzrostu i tworzenia się charakterystycznych brodawek. Okres inkubacji wirusa może być zmienny i trwać od kilku tygodni do nawet kilku miesięcy. To oznacza, że osoba może być nosicielem wirusa, nie wykazując żadnych objawów, ale jednocześnie zarażać innych. Częstość występowania kurzajek jest wysoka, szacuje się, że około 10-20% populacji w pewnym momencie życia doświadczy tej infekcji. Szczególnie narażone są osoby pracujące w wilgotnym środowisku lub korzystające z publicznych miejsc, takich jak baseny, sauny czy siłownie.
Poza typowymi kurzajkami, które są najbardziej powszechne, istnieją również inne rodzaje brodawek wywoływanych przez różne typy wirusa HPV. Należą do nich kurzajki płaskie, które zazwyczaj pojawiają się na twarzy i dłoniach, mają gładką powierzchnię i są lekko wypukłe. Brodawki nitkowate, czyli długie i cienkie narośla, najczęściej występują na szyi i powiekach. Brodawki mozaikowe to skupiska małych brodawek, które mogą być bolesne, zwłaszcza na stopach. Wreszcie, brodawki płciowe, czyli kłykciny kończyste, są przenoszone drogą płciową i wymagają specjalistycznego leczenia.
Główna przyczyna powstawania kurzajek wirus brodawczaka ludzkiego
Podstawową i niezmienną przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego, powszechnie znanym jako HPV. Wirus ten należy do rodziny Papillomawirusów i istnieje ponad 150 jego różnych typów. Nie wszystkie typy HPV powodują kurzajki, a te, które są za nie odpowiedzialne, zazwyczaj nie są tymi, które prowadzą do rozwoju nowotworów. Wirus HPV infekuje komórki nabłonka skóry i błon śluzowych, powodując ich niekontrolowany wzrost i różnicowanie. Po wniknięciu do organizmu przez drobne uszkodzenia skóry, wirus integruje się z materiałem genetycznym komórki gospodarza, co prowadzi do powstania widocznych zmian skórnych.
Drogi zakażenia wirusem HPV są różnorodne. Najczęstszym sposobem jest bezpośredni kontakt skóra do skóry z osobą zakażoną. Wirus może być również przenoszony pośrednio poprzez kontakt z zanieczyszczonymi przedmiotami, takimi jak ręczniki, obuwie czy powierzchnie w miejscach publicznych, gdzie wilgotność sprzyja przetrwaniu wirusa. Baseny, sauny, siłownie, a także wspólne łazienki to miejsca, gdzie ryzyko zakażenia jest podwyższone. Szczególnie wrażliwe na infekcję są osoby o obniżonej odporności, na przykład osoby starsze, dzieci, osoby z chorobami przewlekłymi, przyjmujące leki immunosupresyjne, czy zakażone wirusem HIV. Nawet niewielkie skaleczenia, zadrapania czy otarcia na skórze mogą stanowić „bramę” dla wirusa, ułatwiając mu wniknięcie i rozpoczęcie infekcji.
Warto podkreślić, że sam wirus HPV nie jest gwarancją pojawienia się kurzajek. Kluczową rolę odgrywa układ odpornościowy człowieka. U osób z silnym i sprawnym systemem immunologicznym, organizm często radzi sobie z infekcją wirusową samodzielnie, niszcząc wirusa, zanim zdąży on wywołać widoczne zmiany. Jednak w przypadku osłabionej odporności, wirus może namnażać się w komórkach skóry, prowadząc do powstania brodawek. Dlatego też kurzajki częściej pojawiają się u dzieci, których układ odpornościowy jest jeszcze w fazie rozwoju, lub u osób starszych, u których odporność może być naturalnie obniżona.
Kluczowym czynnikiem sprzyjającym rozwojowi kurzajek jest również wilgotne i ciepłe środowisko. Wirus HPV doskonale czuje się w takich warunkach. Dlatego też stopy, które są często zamknięte w nieprzewiewnym obuwiu, pocą się i pozostają wilgotne, są miejscem szczególnie narażonym na infekcję. Podobnie, korzystanie z basenów czy saun stwarza idealne warunki do transmisji wirusa. Długotrwałe moczenie skóry, np. podczas kąpieli, może również prowadzić do jej rozmiękania i ułatwiać wirusowi wniknięcie.
Czynniki sprzyjające rozwojowi kurzajek na ludzkiej skórze

Wilgotne środowisko to kolejny istotny czynnik sprzyjający rozwojowi kurzajek. Wirus HPV doskonale namnaża się w ciepłych i wilgotnych warunkach. Dlatego też miejsca takie jak baseny, sauny, szatnie, czy nawet własna łazienka, jeśli jest słabo wentylowana, mogą stać się ogniskiem infekcji. Długotrwałe narażenie skóry na wilgoć, na przykład poprzez noszenie nieprzewiewnego obuwia, które powoduje nadmierne pocenie się stóp, sprzyja rozmiękaniu naskórka, co ułatwia wirusowi wniknięcie w jego głębsze warstwy. Osoby pracujące w zawodach wymagających stałego kontaktu z wodą lub wilgocią, również są bardziej narażone.
Uszkodzenia skóry stanowią otwartą drogę dla wirusa HPV. Nawet najmniejsze skaleczenia, zadrapania, otarcia, pęknięcia czy ukąszenia owadów mogą stać się miejscem, gdzie wirus łatwo wnika w głąb naskórka. Osoby, które często drapią się po skórze, mają skłonność do zadrapań, lub wykonują prace fizyczne, gdzie skóra jest narażona na urazy, są bardziej podatne na infekcję. Szczególnie narażone są dzieci, które są aktywne fizycznie i często ulegają drobnym urazom podczas zabawy. Dbanie o higienę skóry i szybkie opatrywanie nawet drobnych ran jest ważnym elementem profilaktyki.
Utrzymujący się kontakt z wirusem HPV zwiększa ryzyko zakażenia. Im częstszy i dłuższy jest kontakt z osobą zakażoną lub z przedmiotami zanieczyszczonymi wirusem, tym większe prawdopodobieństwo infekcji. To dlatego kurzajki są częste w rodzinach, wśród dzieci w przedszkolach czy szkołach, a także wśród osób korzystających z tych samych obiektów sportowych czy rekreacyjnych. Nawet jeśli układ odpornościowy jest w dobrej kondycji, wielokrotne narażenie na wirusa może go w końcu pokonać. Warto pamiętać, że kurzajki są bardzo zaraźliwe i mogą łatwo przenosić się z jednej części ciała na drugą u tej samej osoby (autoinokulacja), na przykład poprzez drapanie kurzajki i dotykanie innej części skóry.
Niektóre typy wirusa HPV są bardziej zjadliwe i łatwiej wywołują zmiany skórne niż inne. Chociaż nie jesteśmy w stanie zidentyfikować, który konkretnie typ wirusa nas zainfekował, warto wiedzieć, że różna „siła” wirusa może wpływać na to, czy i jak szybko pojawi się kurzajka. Dodatkowo, niektóre osoby mogą być genetycznie predysponowane do łatwiejszego zakażenia wirusem HPV i rozwoju kurzajek. Choć nie jest to główny czynnik, może odgrywać pewną rolę w indywidualnej podatności na infekcję.
Sposoby przenoszenia wirusa HPV odpowiedzialnego za kurzajki
Wirus brodawczaka ludzkiego (HPV), będący przyczyną powstawania kurzajek, jest niezwykle powszechny i łatwo się przenosi. Podstawową drogą transmisji jest bezpośredni kontakt fizyczny z zakażoną skórą lub błonami śluzowymi. Oznacza to, że wystarczy dotknąć skóry osoby z kurzajką, aby potencjalnie zarazić się wirusem. Wirus namnaża się w komórkach naskórka, a następnie uwalnia się do środowiska, gdzie może przetrwać przez pewien czas, czekając na kolejnego gospodarza. Szczególnie łatwo dochodzi do zakażenia w miejscach, gdzie skóra jest uszkodzona lub wilgotna, co ułatwia wirusowi wniknięcie.
Poza bezpośrednim kontaktem człowiek-człowiek, wirus HPV może być przenoszony również pośrednio, poprzez kontakt z zakażonymi przedmiotami lub powierzchniami. Dotyczy to zwłaszcza miejsc publicznych, gdzie wiele osób ma styczność z tymi samymi obiektami. Baseny, sauny, siłownie, wspólne prysznice, szatnie, a nawet podłogi w tych miejscach, mogą być źródłem infekcji. Wirus jest odporny na wysuszenie, ale najlepiej rozwija się w wilgotnym i ciepłym środowisku. Dlatego też miejsca takie jak brzegi basenów czy wilgotne ręczniki stanowią idealne środowisko do jego przetrwania i transmisji. Dotknięcie takiej powierzchni, a następnie własnej skóry, może prowadzić do zakażenia.
Autoinokulacja, czyli samoinfekcja, jest kolejnym ważnym sposobem przenoszenia wirusa HPV. Polega ona na przeniesieniu wirusa z jednej części ciała na drugą u tej samej osoby. Dzieje się tak najczęściej przez przypadkowe drapanie kurzajki, a następnie dotknięcie innej, zdrowej części skóry. W ten sposób jedna kurzajka może prowadzić do powstania wielu innych. Dzieci są szczególnie podatne na autoinokulację ze względu na ich tendencję do drapania zmian skórnych. Warto również zaznaczyć, że wirus może przenosić się z miejsc, gdzie jest niewidoczny gołym okiem, na przykład z okolic intymnych, na inne części ciała.
- Kontakt bezpośredni: Dotknięcie skóry osoby zakażonej, nawet jeśli nie widać wyraźnej kurzajki.
- Kontakt pośredni: Dotknięcie zanieczyszczonych przedmiotów (ręczniki, obuwie, przybory toaletowe) lub powierzchni (podłogi w miejscach publicznych, klamki).
- Autoinokulacja: Przeniesienie wirusa z istniejącej kurzajki na inną część własnego ciała.
- Niewłaściwe stosowanie narzędzi podczas zabiegów kosmetycznych lub medycznych: Jeśli narzędzia takie jak pilniki czy cążki nie są odpowiednio sterylizowane, mogą przenosić wirusa między klientami.
- Przeniesienie z matki na dziecko: Choć rzadko, możliwe jest zakażenie noworodka podczas porodu, jeśli matka ma brodawki w okolicach narządów rodnych.
Ryzyko zakażenia wirusem HPV jest wyższe u osób, których układ odpornościowy jest osłabiony. Dotyczy to między innymi osób starszych, dzieci, osób z chorobami przewlekłymi, przyjmujących leki immunosupresyjne lub zakażonych wirusem HIV. W takich przypadkach organizm ma mniejsze zdolności do zwalczania infekcji, co ułatwia wirusowi namnażanie i powodowanie zmian skórnych. Dodatkowo, osoby zmagające się z chronicznym stresem lub niedoborami żywieniowymi również mogą być bardziej podatne na infekcję.
Jak wirus HPV wywołuje powstawanie kurzajek na skórze
Wirus brodawczaka ludzkiego (HPV) wywołuje kurzajki poprzez specyficzne działanie na komórki naskórka. Po wniknięciu do organizmu, zazwyczaj przez mikroskopijne uszkodzenia skóry, wirus lokalizuje się w komórkach warstwy podstawnej naskórka. Tam rozpoczyna swój cykl życiowy. Wirus HPV jest wirusem DNA, co oznacza, że jego materiał genetyczny jest przechowywany w postaci DNA. Po zainfekowaniu komórki, wirus może rozpocząć proces replikacji swojego DNA i produkcji nowych cząsteczek wirusa.
Proces namnażania wirusa HPV jest ściśle powiązany z cyklem życia komórek naskórka. Komórki warstwy podstawnej dzielą się, tworząc nowe komórki, które następnie stopniowo dojrzewają i migrują ku powierzchni skóry, ulegając ostatecznie złuszczeniu. Wirus HPV wykorzystuje ten proces do własnej reprodukcji. W miarę jak zainfekowane komórki dojrzewają i przemieszczają się w kierunku powierzchni skóry, wirus również się namnaża. To prowadzi do nieprawidłowego, nadmiernego wzrostu komórek w zainfekowanym obszarze.
Nadmierny wzrost komórek, spowodowany przez wirusa HPV, jest tym, co klinicznie obserwujemy jako kurzajkę. Wirus wpływa na mechanizmy kontrolujące podziały komórkowe i różnicowanie komórek. W efekcie powstaje miejscowe zgrubienie naskórka, które charakteryzuje się szorstką i nierówną powierzchnią. W niektórych przypadkach, szczególnie na stopach, gdzie nacisk i tarcie są większe, kurzajki mogą wrastać do wnętrza skóry, powodując ból. Powierzchnia kurzajki często jest unaczyniona, co można zaobserwować jako drobne czarne punkciki – są to zatrzymane naczynia krwionośne.
- Wniknięcie wirusa: HPV dostaje się do organizmu przez drobne uszkodzenia skóry.
- Infekcja komórek naskórka: Wirus lokalizuje się w komórkach warstwy podstawnej naskórka.
- Replikacja wirusa: Wirus zaczyna namnażać swój materiał genetyczny i produkować nowe cząsteczki wirusa.
- Nieprawidłowy wzrost komórek: Wirus wpływa na cykl podziałów komórkowych, prowadząc do nadmiernego namnażania komórek naskórka.
- Tworzenie kurzajki: Nadmiernie namnożone komórki tworzą widoczne, szorstkie narośla na skórze.
Warto zaznaczyć, że układ odpornościowy odgrywa kluczową rolę w walce z wirusem HPV. U osób z silną odpornością, organizm może samodzielnie zwalczyć infekcję, eliminując wirusa, zanim zdąży on wywołać widoczne zmiany. Jednak w przypadku osłabionej odporności, wirus ma większą szansę na rozwój i spowodowanie powstania kurzajek. Dlatego też częstość występowania kurzajek jest wyższa u dzieci i osób z obniżoną odpornością immunologiczną. Czasami organizm może samodzielnie zwalczyć kurzajki w ciągu kilku miesięcy lub lat, ale często konieczne jest wspomaganie tego procesu leczeniem.
Profilaktyka i zapobieganie powstawaniu kurzajek na ciele
Zapobieganie powstawaniu kurzajek opiera się przede wszystkim na minimalizowaniu ryzyka kontaktu z wirusem HPV oraz na wzmacnianiu naturalnej odporności organizmu. Kluczowe jest unikanie miejsc, gdzie wirus może się łatwo rozprzestrzeniać, a jeśli już tam przebywamy, stosowanie odpowiednich środków ostrożności. Do takich miejsc należą przede wszystkim publiczne kąpieliska, sauny, siłownie, a także wspólne prysznice i szatnie. W tych miejscach zaleca się noszenie obuwia ochronnego, takiego jak klapki, aby uniknąć bezpośredniego kontaktu stóp z potencjalnie zakażonymi powierzchniami.
Utrzymanie dobrej higieny osobistej jest fundamentalne w profilaktyce. Regularne mycie rąk, zwłaszcza po powrocie do domu, skorzystaniu z toalety publicznej czy przed posiłkiem, pomaga usunąć potencjalnie obecne na skórze wirusy. Należy unikać pożyczania ręczników, odzieży czy obuwia od innych osób, ponieważ mogą one stanowić źródło zakażenia. Ważne jest również, aby nie dotykać istniejących kurzajek, a jeśli już dojdzie do kontaktu, natychmiast umyć ręce. Dbanie o stan skóry, szybkie opatrywanie nawet drobnych skaleczeń i otarć, zapobiega wnikaniu wirusa do organizmu.
- Unikaj kontaktu z powierzchniami w miejscach publicznych, takich jak baseny czy siłownie, nosząc klapki.
- Dbaj o higienę rąk, myjąc je regularnie mydłem i wodą.
- Nie dziel się osobistymi przedmiotami, takimi jak ręczniki czy obuwie.
- Unikaj drapania i dotykania istniejących kurzajek, aby zapobiec ich rozprzestrzenianiu.
- Wzmacniaj układ odpornościowy poprzez zdrową dietę, odpowiednią ilość snu i regularną aktywność fizyczną.
- Jeśli masz tendencję do pocenia się stóp, stosuj odpowiednie preparaty i nos odpowiednie obuwie, które pozwoli skórze oddychać.
Wzmacnianie układu odpornościowego jest kluczowe dla zdolności organizmu do zwalczania infekcji wirusowych. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, odpowiednia ilość snu, regularna aktywność fizyczna oraz unikanie stresu sprzyjają prawidłowej pracy systemu immunologicznego. Osoby o silnej odporności są w stanie samodzielnie zwalczyć wirusa HPV, zanim ten zdąży wywołać widoczne zmiany skórne. W przypadku dzieci, których układ odpornościowy jest jeszcze w fazie rozwoju, profilaktyka jest szczególnie ważna.
Warto również wspomnieć o szczepieniach przeciwko HPV. Choć szczepienia te są przede wszystkim ukierunkowane na zapobieganie infekcjom wirusem HPV, które mogą prowadzić do rozwoju nowotworów, w niektórych przypadkach mogą również zmniejszyć ryzyko wystąpienia niektórych typów brodawek, w tym kurzajek. Szczepienia te są zalecane przede wszystkim młodym osobom, zanim rozpoczną aktywność seksualną, ale mogą być rozważone również przez osoby dorosłe. Konsultacja z lekarzem pozwoli ocenić, czy szczepienie jest wskazane w danym przypadku.
Kiedy warto skonsultować się z lekarzem w sprawie kurzajek
Chociaż kurzajki są zazwyczaj zmianami łagodnymi i często ustępują samoistnie, istnieją sytuacje, w których konsultacja z lekarzem dermatologiem jest zdecydowanie wskazana. Przede wszystkim, jeśli nie jesteś pewien, czy dana zmiana skórna to faktycznie kurzajka, a nie coś innego, co może wymagać innego leczenia. Niektóre zmiany skórne, takie jak znamiona atypowe, zmiany łojotokowe czy nawet niektóre nowotwory skóry, mogą na pierwszy rzut oka przypominać kurzajki, dlatego prawidłowa diagnoza jest kluczowa. Lekarz, dzięki swojej wiedzy i doświadczeniu, będzie w stanie odróżnić kurzajkę od innych, potencjalnie groźniejszych zmian.
Szczególną ostrożność należy zachować, gdy kurzajki pojawiają się w miejscach wrażliwych lub problematycznych. Jeśli kurzajki zlokalizowane są na twarzy, w okolicy narządów płciowych, na błonach śluzowych (np. w jamie ustnej) lub pod paznokciami, konsultacja lekarska jest niezbędna. W tych obszarach ryzyko powikłań, bólu, a także trudności w leczeniu jest większe. Brodawki płciowe (kłykciny kończyste) wymagają specjalistycznego leczenia i nie należy ich próbować usuwać domowymi sposobami, ponieważ może to prowadzić do dalszego rozprzestrzeniania się infekcji lub uszkodzenia tkanek.
- Nie jesteś pewien, czy zmiana skórna to kurzajka.
- Kurzajki są bardzo bolesne lub krwawią.
- Zmiany skórne szybko się rozprzestrzeniają lub pojawia się ich duża liczba.
- Kurzajki znajdują się na twarzy, w okolicy narządów płciowych, pod paznokciami lub na błonach śluzowych.
- Masz obniżoną odporność (np. z powodu choroby przewlekłej, przyjmowania leków immunosupresyjnych).
- Domowe metody leczenia nie przynoszą rezultatów po kilku tygodniach stosowania.
Szybkie rozprzestrzenianie się kurzajek lub pojawienie się ich dużej liczby może wskazywać na osłabienie układu odpornościowego lub szczególne predyspozycje do infekcji. W takiej sytuacji lekarz może zalecić badania dodatkowe w celu oceny stanu odporności i zaproponować odpowiednie leczenie ogólnoustrojowe lub miejscowe. Jeśli kurzajki są bardzo bolesne, krwawią lub powodują dyskomfort podczas codziennego funkcjonowania, również warto zasięgnąć porady lekarskiej. Czasami kurzajka może ulec nadkażeniu bakteryjnemu, co wymaga interwencji medycznej.
Wreszcie, jeśli domowe metody leczenia kurzajek nie przynoszą żadnych rezultatów po kilku tygodniach regularnego stosowania, warto skonsultować się z lekarzem. Dostępne są profesjonalne metody leczenia, takie jak krioterapia (wymrażanie), elektrokoagulacja (wypalanie prądem), laseroterapia czy leczenie farmakologiczne z użyciem silniejszych preparatów, które mogą być bardziej skuteczne w opornych przypadkach. Lekarz dobierze najodpowiedniejszą metodę leczenia, biorąc pod uwagę rodzaj, lokalizację i rozległość zmian, a także indywidualne potrzeby pacjenta.