Pytanie o ból podczas zabiegów stomatologicznych, zwłaszcza tych bardziej zaawansowanych jak leczenie kanałowe, jest jednym z najczęściej zadawanych przez pacjentów. Wiele osób odczuwa naturalny niepokój na myśl o wizycie u dentysty, a świadomość potencjalnego bólu potęguje ten lęk. W przypadku leczenia kanałowego, które niegdyś miało opinię zabiegu niezwykle bolesnego, obawy te mogą być jeszcze większe. Jednak współczesna stomatologia, dzięki postępowi technologicznemu i nowym technikom leczenia, znacząco zmieniła postrzeganie tych procedur. Jednym z kluczowych narzędzi, które zrewolucjonizowało endodoncję i pozwoliło zminimalizować dyskomfort pacjenta, jest mikroskop stomatologiczny. Zastanówmy się zatem, czy leczenie kanałowe z wykorzystaniem tej zaawansowanej technologii rzeczywiście wiąże się z bólem i jakie czynniki na to wpływają.
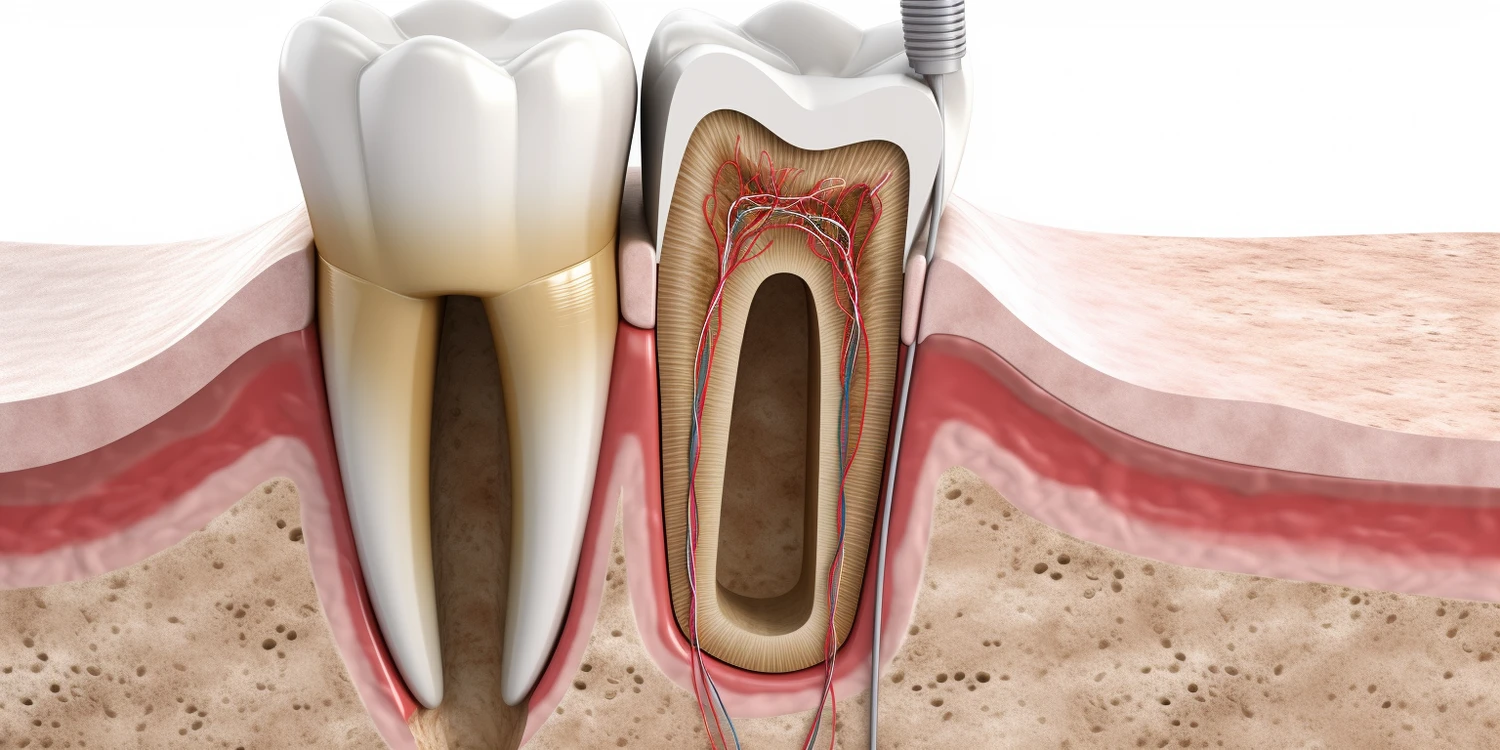
Warto zacząć od podstawowego założenia, które jest kluczowe dla zrozumienia całego procesu. Ból jest sygnałem organizmu o uszkodzeniu tkanki lub zagrożeniu. W przypadku zęba, przyczyną bólu jest zazwyczaj stan zapalny miazgi zębowej lub infekcja bakteryjna, która dotarła do wnętrza zęba. Leczenie kanałowe ma na celu usunięcie tej zainfekowanej lub zapalnej tkanki, dezynfekcję systemu kanałów korzeniowych i szczelne wypełnienie przestrzeni, aby zapobiec ponownemu rozwojowi infekcji. Sam zabieg, przeprowadzany w znieczuleniu miejscowym, powinien być bezbolesny. Oznacza to, że jeśli leczenie kanałowe jest wykonywane prawidłowo, pacjent nie powinien odczuwać bólu w trakcie procedury.
Rola mikroskopu stomatologicznego w tym procesie jest nie do przecenienia. Pozwala on dentyście na doskonałe powiększenie pola zabiegowego, co przekłada się na precyzję i dokładność wykonywanych czynności. Dentysta widzi znacznie więcej szczegółów, które są niewidoczne gołym okiem, takie jak drobne pęknięcia, dodatkowe kanały czy pozostałości tkanki. Ta zwiększona widoczność pozwala na bardziej skuteczne i mniej inwazyjne leczenie, co pośrednio przyczynia się do zmniejszenia potencjalnego dyskomfortu pacjenta. Właściwe zidentyfikowanie i opracowanie wszystkich kanałów korzeniowych minimalizuje ryzyko powikłań i konieczności powtarzania zabiegu, co również ma wpływ na ogólne doświadczenie pacjenta.
Jakie są główne przyczyny bólu przy leczeniu kanałowym pod mikroskopem?
Pomimo zastosowania mikroskopu i nowoczesnych technik, pewne czynniki mogą nadal wpływać na odczuwanie bólu przez pacjenta podczas lub po leczeniu kanałowym. Kluczowe jest zrozumienie, że ból nie zawsze jest bezpośrednim wynikiem samego zabiegu, ale może mieć swoje źródło w stanie zapalnym toczącym się w organizmie pacjenta jeszcze przed wizytą u stomatologa. W przypadku zaawansowanego stanu zapalnego miazgi lub otaczających tkanek zęba, nawet po skutecznym znieczuleniu, pacjent może odczuwać pewien dyskomfort. Jest to związane z faktem, że znieczulenie miejscowe działa na nerwy przewodzące impulsy bólowe, ale w silnie zapalonych tkankach jego skuteczność może być nieco obniżona. Dodatkowo, tkanki wokół wierzchołka korzenia zęba mogą być obrzęknięte i wrażliwe, co może generować uczucie tkliwości lub bólu uciskowego po zabiegu.
Kolejnym istotnym aspektem jest technika wykonania zabiegu. Choć mikroskop znacząco ułatwia pracę, to doświadczenie i umiejętności lekarza odgrywają kluczową rolę. Niewłaściwe opracowanie kanałów, brak wystarczającej dezynfekcji, czy niedostateczne wypełnienie przestrzeni kanałowej to potencjalne przyczyny bólu po leczeniu. W takich sytuacjach może dojść do rozwoju wtórnej infekcji lub utrzymywania się stanu zapalnego, co manifestuje się bólem. Dlatego wybór doświadczonego endodonty, który biegle posługuje się mikroskopem i stosuje nowoczesne metody leczenia, jest niezwykle ważny dla zapewnienia bezbolesnego przebiegu terapii i jej długoterminowego sukcesu. Nieprawidłowe użycie narzędzi endodontycznych, zbyt głębokie penetrowanie kanałów lub uszkodzenie okolicznych tkanek również może prowadzić do bólu.
Po samym zabiegu, niekiedy pacjenci zgłaszają pewien dyskomfort, który nie jest jednak ostrym bólem. Może to być uczucie tkliwości, wrażliwość na nacisk lub lekkie pulsowanie. Jest to często naturalna reakcja organizmu na przeprowadzoną interwencję, szczególnie jeśli przed zabiegiem występował silny stan zapalny. Tkanki potrzebują czasu na regenerację. W takich przypadkach zaleca się stosowanie przepisanych przez lekarza leków przeciwbólowych i przeciwzapalnych. Ważne jest, aby odróżnić ten przejściowy dyskomfort od silnego, narastającego bólu, który mógłby sugerować powikłania i wymagać pilnej konsultacji z dentystą. Różnica między bólem po zabiegu a bólem wynikającym z powikłań jest kluczowa dla właściwej oceny sytuacji.
Jak znieczulenie miejscowe wpływa na odczuwanie bólu przy leczeniu kanałowym?
Znieczulenie miejscowe stanowi fundamentalny element zapewniający komfort pacjenta podczas leczenia kanałowego, niezależnie od tego, czy jest ono przeprowadzane z użyciem mikroskopu, czy tradycyjnymi metodami. Jego głównym celem jest czasowe zablokowanie przewodzenia impulsów nerwowych w obszarze zabiegu, co skutecznie eliminuje odczuwanie bólu. Współczesne środki znieczulające są bardzo skuteczne i bezpieczne, a ich aplikacja jest zazwyczaj poprzedzona zastosowaniem żelu lub sprayu znieczulającego na błonę śluzową, aby zminimalizować dyskomfort związany z samym wkłuciem igły. Po podaniu znieczulenia, pacjent nie powinien odczuwać żadnego bólu podczas opracowywania kanałów korzeniowych, usuwania zainfekowanej miazgi czy innych etapów procedury.
Warto jednak zaznaczyć, że skuteczność znieczulenia miejscowego może być w pewnych sytuacjach ograniczona. Jak wspomniano wcześniej, silny stan zapalny w obrębie miazgi zębowej lub tkanek okołowierzchołkowych może wpływać na pH tkanek, co z kolei może obniżać pH podawanego środka znieczulającego i zmniejszać jego efektywność. W takich przypadkach dentysta może zdecydować o zastosowaniu dodatkowych technik znieczulenia, takich jak powtórne podanie środka, zastosowanie znieczulenia przewodowego zamiast nasiękowego, czy użycie innych preparatów. Dodatkowo, indywidualna reakcja organizmu na środki znieczulające, metabolizm pacjenta, a także przyjmowane leki mogą wpływać na czas i siłę działania znieczulenia. W rzadkich przypadkach mogą wystąpić alergie na składniki środka znieczulającego, choć są one bardzo rzadkie.
Kluczowe jest, aby pacjent informował lekarza o wszelkich wątpliwościach lub odczuciach bólu w trakcie zabiegu. Nawet jeśli wydaje się to drobnym dyskomfortem, zgłoszenie tego dentysty pozwala na szybką reakcję i ewentualne dostosowanie protokołu znieczulenia. Nowoczesne podejście do leczenia kanałowego pod mikroskopem kładzie ogromny nacisk na komfort pacjenta, dlatego lekarze są bardzo wyczuleni na wszelkie sygnały świadczące o niewystarczającym znieczuleniu. Prawidłowo wykonane znieczulenie jest gwarancją bezbolesnego przebiegu całej procedury, co pozwala pacjentowi przejść przez leczenie bez stresu i obaw.
Jakie korzyści z zastosowania mikroskopu przynosi pacjentowi podczas leczenia kanałowego?
Zastosowanie mikroskopu stomatologicznego w leczeniu kanałowym przynosi pacjentowi szereg znaczących korzyści, które bezpośrednio wpływają na skuteczność terapii, jej bezpieczeństwo oraz poziom odczuwanego dyskomfortu. Przede wszystkim, mikroskop zapewnia dentyście nieporównywalnie lepszą widoczność niż tradycyjne metody. Dzięki nawet 20-krotnemu powiększeniu, lekarz jest w stanie dostrzec najmniejsze detale wewnątrz kanałów korzeniowych, takie jak mikropęknięcia, dodatkowe kanały boczne, niedrożności czy pozostałości po poprzednich wypełnieniach. Ta zwiększona precyzja pozwala na dokładniejsze oczyszczenie i opracowanie całego systemu kanałowego, co jest kluczowe dla eliminacji bakterii i zapobiegania nawrotom infekcji.
Kolejną istotną zaletą jest możliwość dokładniejszego zlokalizowania i opracowania nawet bardzo wąskich i zakrzywionych kanałów korzeniowych, które są trudne do znalezienia i opracowania przy użyciu standardowych narzędzi. Mikroskop pozwala na precyzyjne wprowadzenie narzędzi endodontycznych, minimalizując ryzyko ich złamania wewnątrz kanału, co jest częstym problemem przy leczeniu mniej zaawansowanymi metodami. Dzięki temu, leczenie kanałowe staje się bardziej przewidywalne i skuteczne, nawet w skomplikowanych przypadkach. To z kolei przekłada się na większą szansę na uratowanie zęba i uniknięcie konieczności jego ekstrakcji. Lepsza widoczność pozwala również na szybsze i bardziej efektywne usuwanie zainfekowanej tkanki.
Mikroskop przyczynia się również do bardziej zachowawczego podejścia do leczenia. Dzięki możliwości precyzyjnego działania, lekarz może uniknąć nadmiernego usuwania zdrowych tkanek zęba. Jest to szczególnie ważne w przypadku zębów, które już były leczone kanałowo i mogą być osłabione. Minimalizacja inwazyjności zabiegu oznacza mniejsze ryzyko powikłań, szybszą rekonwalescencję i lepsze długoterminowe rokowanie dla zęba. Pacjent odnosi korzyść nie tylko w postaci mniejszego bólu podczas zabiegu, ale także w postaci pewności, że jego ząb jest leczony w najbardziej optymalny i nowoczesny sposób, co zwiększa szanse na jego długowieczność w jamie ustnej.
Jakie są zalecenia po leczeniu kanałowym pod mikroskopem dotyczące bólu?
Choć leczenie kanałowe pod mikroskopem jest procedurą minimalizującą ból, pewien dyskomfort po zabiegu może wystąpić i jest to zjawisko normalne. Okres rekonwalescencji jest zazwyczaj krótki, a odczuwane dolegliwości łagodne. Kluczowe jest przestrzeganie zaleceń stomatologa, aby zapewnić szybkie i bezproblemowe gojenie oraz zminimalizować ewentualny ból. W pierwszej kolejności, lekarz zazwyczaj zaleca stosowanie leków przeciwbólowych dostępnych bez recepty, takich jak ibuprofen czy paracetamol. Dawkowanie i częstotliwość przyjmowania leków powinny być zgodne z informacjami podanymi przez lekarza lub zawartymi w ulotce preparatu. Leki te pomagają złagodzić uczucie tkliwości, wrażliwość na nacisk czy pulsowanie, które mogą pojawić się po zabiegu.
W przypadku silniejszego stanu zapalnego lub jeśli pacjent ma skłonność do obrzęków, lekarz może przepisać leki o silniejszym działaniu przeciwbólowym i przeciwzapalnym, na przykład z grupy niesteroidowych leków przeciwzapalnych (NLPZ) o wyższej mocy. Ważne jest, aby przyjmować je regularnie, zgodnie z zaleceniem, zwłaszcza w pierwszych dniach po zabiegu, nawet jeśli ból nie jest bardzo silny, aby zapobiec jego nasileniu. Pacjent powinien również unikać gryzienia leczonym zębem, zwłaszcza twardych pokarmów, przez kilka dni po zabiegu. Pozwoli to na wygojenie tkanek i zapobiegnie nadmiernemu naciskowi na leczony obszar. Zaleca się spożywanie miękkich pokarmów i unikanie gorących napojów, które mogą nasilać ból i obrzęk.
Dodatkowo, higiena jamy ustnej powinna być utrzymana na wysokim poziomie, ale należy być delikatnym w okolicy leczonego zęba. Zazwyczaj nie ma przeciwwskazań do normalnego szczotkowania zębów, jednak w pierwszych dniach po zabiegu warto używać miękkiej szczoteczki i unikać intensywnego płukania jamy ustnej, które mogłoby podrażnić leczony obszar. W przypadku pojawienia się niepokojących objawów, takich jak narastający, silny ból, obrzęk twarzy, gorączka, czy nieprzyjemny zapach z ust, należy niezwłocznie skontaktować się z lekarzem stomatologiem. Objawy te mogą świadczyć o powikłaniach, które wymagają interwencji.
Czy leczenie kanałowe pod mikroskopem jest bardziej skuteczne od tradycyjnych metod?
Porównując leczenie kanałowe przeprowadzone z wykorzystaniem mikroskopu stomatologicznego z metodami tradycyjnymi, można jednoznacznie stwierdzić, że technologia mikroskopowa znacząco zwiększa skuteczność terapii. Główna przewaga wynika z radykalnie lepszej wizualizacji pola zabiegowego. Mikroskop pozwala dentyście na zobaczenie i opracowanie struktur, które są niewidoczne gołym okiem, takich jak dodatkowe kanały korzeniowe, drobne pęknięcia, czy pozostałości po poprzednich leczeniach. Precyzyjne zlokalizowanie i opracowanie wszystkich kanałów jest kluczowe dla całkowitego usunięcia zainfekowanej tkanki i bakterii, co jest podstawą sukcesu leczenia kanałowego.
Dzięki powiększeniu, lekarz może dokładniej oczyścić i poszerzyć kanały korzeniowe, usunąć wszelkie zanieczyszczenia i bakterie, a następnie szczelnie je wypełnić materiałem biokompatybilnym. To minimalizuje ryzyko rozwoju wtórnej infekcji i zapewnia długoterminowe powodzenie leczenia. Tradycyjne metody, polegające na pracy bez powiększenia lub z użyciem jedynie lup stomatologicznych, często nie pozwalają na dostrzeżenie wszystkich anatomicznych niuansów systemu kanałowego, co może prowadzić do pozostawienia fragmentów zainfekowanej tkanki lub niewypełnionych przestrzeni. Skutkuje to zwiększonym ryzykiem niepowodzenia leczenia i konieczności ponownego zabiegu.
Współczesna endodoncja, opierająca się na leczeniu pod mikroskopem, często wykorzystuje również inne nowoczesne technologie, takie jak endometr do precyzyjnego pomiaru długości kanałów, ultradźwięki do oczyszczania i dezynfekcji, czy nowoczesne materiały do wypełniania. Połączenie tych narzędzi i technik pozwala na osiągnięcie znacznie wyższych wskaźników sukcesu w porównaniu do metod tradycyjnych. Oznacza to, że zęby leczone kanałowo pod mikroskopem mają większą szansę na długotrwałe funkcjonowanie w jamie ustnej, co jest ostatecznym celem każdej terapii endodontycznej. Zmniejsza to również potrzebę powtarzania leczenia, co jest korzystne dla pacjenta pod względem kosztów i komfortu.
Wpływ stanu zapalnego przed leczeniem kanałowym na odczuwanie bólu
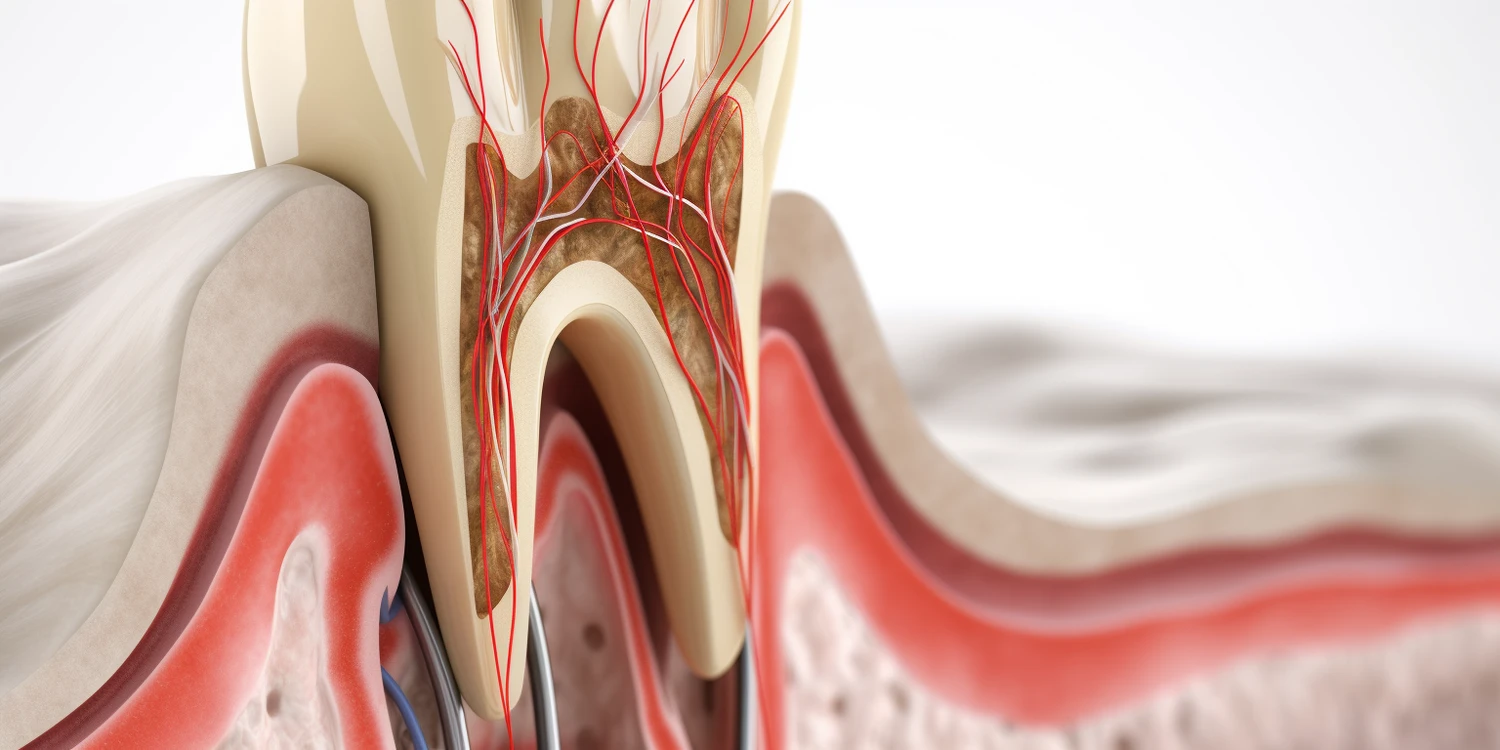
Stan zapalny rozwijający się w miazdze zębowej lub tkankach otaczających wierzchołek korzenia jest główną przyczyną bólu, który pacjent odczuwa przed wizytą u stomatologa. Kiedy bakterie przedostaną się do wnętrza zęba, na przykład przez ubytek próchnicowy, pęknięcie szkliwa lub uszkodzenie po urazie, wywołują one reakcję zapalną. Miazga zębowa, bogata w naczynia krwionośne i nerwy, reaguje obrzękiem i zwiększeniem ciśnienia wewnątrz zęba. Ponieważ ząb jest otoczony twardą, nieelastyczną tkanką kostną, obrzęk ten prowadzi do ucisku na zakończenia nerwowe, manifestując się jako ból. Im silniejszy stan zapalny, tym intensywniejszy ból.
W przypadku zaawansowanego zapalenia miazgi, nazywanego nieodwracalnym zapaleniem miazgi, ból może być ostry, pulsujący, samoistny lub prowokowany przez czynniki zewnętrzne, takie jak zimno czy ciepło. Jeśli proces zapalny przeniesie się poza wierzchołek korzenia i zaatakuje tkanki okołowierzchołkowe, może dojść do powstania ropnia. Wówczas ból staje się jeszcze silniejszy, odczuwalny jest przy nagryzaniu, a ząb może stać się obrzęknięty i wrażliwy na dotyk. Ten silny ból jest sygnałem, że miazga jest nieodwracalnie uszkodzona i wymaga pilnego leczenia kanałowego.
W kontekście leczenia kanałowego pod mikroskopem, to właśnie istniejący stan zapalny może wpływać na odczuwanie bólu w trakcie i po zabiegu. Jak wspomniano wcześniej, silny stan zapalny może nieco osłabić działanie znieczulenia miejscowego, prowadząc do przejściowego dyskomfortu. Po zabiegu, gdy stan zapalny zaczyna ustępować, tkanki potrzebują czasu na regenerację. W tym okresie pacjent może odczuwać tkliwość lub dyskomfort, co jest naturalną reakcją organizmu. Mikroskop, poprzez dokładne usunięcie przyczyny infekcji, czyli bakterii i zainfekowanej tkanki, pomaga w szybkim wygaszeniu stanu zapalnego i przyspieszeniu procesu gojenia, co w dłuższej perspektywie prowadzi do ustąpienia bólu.
Czy leczenie kanałowe pod mikroskopem jest procesem bezbolesnym dla pacjenta?
Podsumowując, leczenie kanałowe przeprowadzane z wykorzystaniem mikroskopu stomatologicznego jest zazwyczaj procedurą bezbolesną dla pacjenta, pod warunkiem prawidłowego zastosowania znieczulenia miejscowego i wykonania zabiegu przez doświadczonego specjalistę. Nowoczesne środki znieczulające skutecznie blokują przewodnictwo nerwowe, eliminując odczuwanie bólu podczas procedury. Sam mikroskop, dzięki zwiększonej precyzji i widoczności, pozwala na dokładniejsze i mniej inwazyjne leczenie, co również przyczynia się do komfortu pacjenta. Dentyści stosujący mikroskop są w stanie lepiej zlokalizować wszystkie kanały, usunąć zainfekowaną tkankę i szczelnie wypełnić system korzeniowy, minimalizując ryzyko powikłań i potrzeby powtórnego leczenia.
Niemniej jednak, należy pamiętać, że pewien dyskomfort po zabiegu jest możliwy. Jest on zazwyczaj związany z naturalną reakcją organizmu na interwencję stomatologiczną, a także z istniejącym wcześniej stanem zapalnym. Ten przejściowy dyskomfort, objawiający się tkliwością lub wrażliwością na nacisk, można skutecznie łagodzić za pomocą przepisanych leków przeciwbólowych i przeciwzapalnych. Kluczowe jest, aby pacjent informował lekarza o wszelkich odczuwanych dolegliwościach w trakcie zabiegu, co pozwoli na ewentualne dostosowanie znieczulenia. W przypadku pojawienia się silnego, narastającego bólu po zabiegu, konieczna jest pilna konsultacja z lekarzem stomatologiem, gdyż może to świadczyć o powikłaniach.
Ostatecznie, inwestycja w leczenie kanałowe pod mikroskopem często oznacza większą pewność skuteczności terapii, mniejsze ryzyko powikłań i lepsze długoterminowe rokowanie dla zęba. Choć sama procedura jest bezpieczna i komfortowa, to indywidualne czynniki, takie jak stan zapalny, mogą wpływać na odczucia pacjenta. Dlatego tak ważne jest otwarte komunikowanie się z lekarzem i ścisłe przestrzeganie jego zaleceń po zabiegu, aby zapewnić szybki powrót do zdrowia i pełne odzyskanie komfortu.